Der Mangel an Medikamenten in Europa ist weder ein einfaches logistisches Versagen noch ein Produktionsproblem. Er ist das Symptom von Systemen, die blind gegenüber dem tatsächlichen Nachfrageverhalten sind. Und diese Entkopplung definiert stillschweigend die Rolle des Apothekers neu.
Von Ehab Soltan
HoyLunes — Jahrelang wurde der Medikamentenmangel in Europa durch eine Reihe weit dokumentierter Faktoren erklärt: Unterbrechungen in der Lieferkette, Abhängigkeit der Produktion von Drittländern, saisonale Nachfragespitzen oder geopolitische Spannungen. Alle diese Ursachen treffen zu. Keine von ihnen reicht aus, um das Fortbestehen des Problems zu erklären.
Was im Jahr 2026 auftaucht, ist eine unbequemere, strukturelle und rein operative Hypothese: Der Mangel ist nicht nur ein physischer Mangel an Versorgung, sondern eine systemische Desynchronisation zwischen der Art und Weise, wie Medikamente verschrieben, verteilt und in der zeitgenössischen Realität konsumiert werden. Diese Fehlausrichtung ist nicht konzeptionell; sie ist messbar, operativ und potenziell korrigierbar.
Das europäische pharmazeutische System versagt nicht aus Mangel an Rohressourcen, sondern aufgrund einer tiefgreifenden mangelnden Abstimmung mit dem tatsächlichen Verhalten des Patienten. Dieser Erklärungsrahmen war nützlich, reicht aber nicht aus, um das Fortbestehen, Wiederkehren und die unregelmäßige Verteilung des Phänomens in hoch regulierten Systemen zu erklären.

Der Phantom-Patient: Wenn das traditionelle Modell aufhört zu existieren
Das traditionelle Prognosemodell ging von einem linearen und relativ stabilen Fluss aus: Der Arzt verschreibt, die Apotheke gibt ab, der Patient konsumiert. Diese Welt existiert nicht mehr.
Heute ist das Patientenverhalten dynamisch, fragmentiert und für Datensysteme oft unsichtbar:
Er wechselt die Behandlung je nach sofortiger Verfügbarkeit in der Apotheke.
Er bricht Therapien aufgrund von Misstrauen, Fehlinformationen oder nicht kommunizierten Nebenwirkungen ab.
Er konsultiert mehrere Quellen (digital, privat, international) und ändert so seinen Kaufweg.
Er zieht Käufe vor und legt bei Gerüchten über Engpässe einen persönlichen Vorrat an.
Er passt Dosen eigenständig ohne ärztliche Überwachung an.
Dieses neue „Phantom“-Verhaltensmuster ist nicht in die Prognosealgorithmen integriert. Das Ergebnis ist systemisch ineffizient: Das System berechnet eine theoretische Nachfrage auf der Grundlage historischer Daten, während sich die tatsächliche Nachfrage in operativer Zeit in eine völlig andere Richtung bewegt. Diese Divergenz führt zu kumulativen Fehlern in Prognose, Verteilung und Nachlieferung, für deren Korrektur das aktuelle System nicht ausgelegt ist.
Die Hypothese 2026: Bruch zwischen registrierter Nachfrage und tatsächlichem Bedarf
Die zentrale These ist messerscharf: Europa leidet nicht unter Mangel, weil Moleküle fehlen, sondern weil die Systeme nicht darauf ausgelegt sind, die tatsächliche Nachfrage in operativer Zeit zu erfassen.
Dies erzeugt drei gleichzeitige Brüche, die die Kette lähmen:
Klinische Nachfrage vs. Tatsächliche Nachfrage
Was der Arzt auf dem Papier verschreibt, ist bei weitem nicht das, was der Patient am Ende konsumiert.
Registrierte Nachfrage vs. Vorhergesehene Nachfrage
Logistiksysteme reagieren spät, weil sie mit Blick in den Rückspiegel historischer Daten operieren, blind gegenüber gegenwärtigen Verhaltensänderungen.
Logistische Verfügbarkeit vs. Tatsächliche Zugänglichkeit
Das Medikament kann physisch in einem Zentrallager existieren… aber es ist nicht dort oder dann, wenn der Patient es verzweifelt braucht.

Der kritische Punkt: Der Apotheker als Sensor, den niemand hört
In diesem Szenario tritt der am meisten unterschätzte und paradoxerweise entscheidendste Akteur des Systems auf: der Apotheker.
Die Apotheke ist der einzige Konvergenzpunkt, an dem in Echtzeit die ärztliche Verschreibung, die endgültige Entscheidung des Patienten, die effektive Verfügbarkeit und die Notwendigkeit von Substitutionen oder Anpassungen zusammenlaufen. Dieses granulare und wertvolle Wissen wird jedoch nicht strukturell in das Gesundheitssystem integriert.
Der Apotheker erkennt Desynchronisationsmuster vor jedem Algorithmus:
Er identifiziert Medikamente, die plötzlich nicht mehr nachgefragt werden.
Er managt wiederkehrende Substitutionen, die auf einen drohenden Versorgungsengpass hindeuten.
Er beobachtet Patienten, die chronische Behandlungen nicht abschließen.
Aber dieses entscheidende Wissen bleibt am Tresen gefangen. Es skaliert nicht. Es informiert nicht. Es transformiert das System nicht. Es ist verschwendete Intelligenz. Die Integration dieser Intelligenz erfordert keine Neuerfindung des Systems, sondern die Anerkennung des Apothekers als aktiven Knotenpunkt innerhalb der Architektur der gesundheitlichen Entscheidungsfindung.
Das operative Paradoxon: Mehr Digitalisierung im Gesundheitswesen, weniger tatsächliche Sichtbarkeit
Europa hat gigantische Fortschritte bei der Digitalisierung im Gesundheitswesen gemacht, aber mit einer kritischen Verzerrung, die die Blindheit verewigt:
Die Verschreibung wurde digitalisiert (E-Rezept).
Die Patientenakte wurde digitalisiert.
Die logistische Rückverfolgbarkeit wurde digitalisiert.
Aber weder das Patientenverhalten noch die kritischen Entscheidungen, die am Abgabepunkt getroffen werden, wurden effektiv digitalisiert. Das System operiert weiterhin unter der irrtümlichen Prämisse, dass klinische Daten ausreichen, um die Nachfrage vorherzusagen. Das tun sie nicht.
Die European Medicines Agency selbst hat darauf hingewiesen, dass Versorgungsprobleme nicht allein von der Produktion her verstanden werden können, sondern von den Nutzungs- und Nachfragemustern her.
(Weitere Informationen unter: [https://www.ema.europa.eu/en/human-regulatory/post-authorisation/availability-medicines])
Der Strukturfehler: Versuch, das Chaos mit statischen Werkzeugen zu verwalten
Das aktuelle europäische pharmazeutische System wurde für einen Kontext entworfen, der verschwunden ist: vorhersehbare Nachfrage, passiver Patient und lineare Flüsse. Das Problem ist nicht der Mangel an Kapazität, sondern die Diskrepanz zwischen der Systemarchitektur und dem Verhalten der Umwelt.
Heute operieren wir in einem radikal anderen Umfeld, in dem Informationen das Patientenverhalten in Echtzeit verändern, Misstrauen die Adhärenz beeinflusst und die wahrgenommene Verfügbarkeit die Nachfrage modifiziert. Der Versuch, dieses dynamische Umfeld mit statischen Modellen zu verwalten, führt zu einem unvermeidlichen Effekt: wahrgenommener Mangel und operatives Chaos, selbst wenn die physische Versorgung existiert. Diese Fehlausrichtung ist nicht theoretisch; sie übersetzt sich bereits in spürbaren operativen Druck, der sich brutal auf die drei Schlüsselakteure auswirkt:
Apotheker: Sie sehen sich gezwungen, Verwalter von Unsicherheit und Rationierung zu sein, indirekte klinische Entscheidungen (Substitutionen) zu treffen und sich dem Frust der Patienten zu stellen, wobei sie vitale operative Zeit verlieren.
Großhändler: Sie operieren blind, managen unvorhergesehene Nachfragespitzen mit unvollständigen Daten und übernehmen Reputations- und wirtschaftliche Risiken ohne tatsächliche Kontrolle.
Patienten: Sie nehmen eine ständige Unsicherheit wahr, die ihr Verhalten weiter verändert (Horten, Abbruch) und die therapeutische Adhärenz irreversibel schädigt.
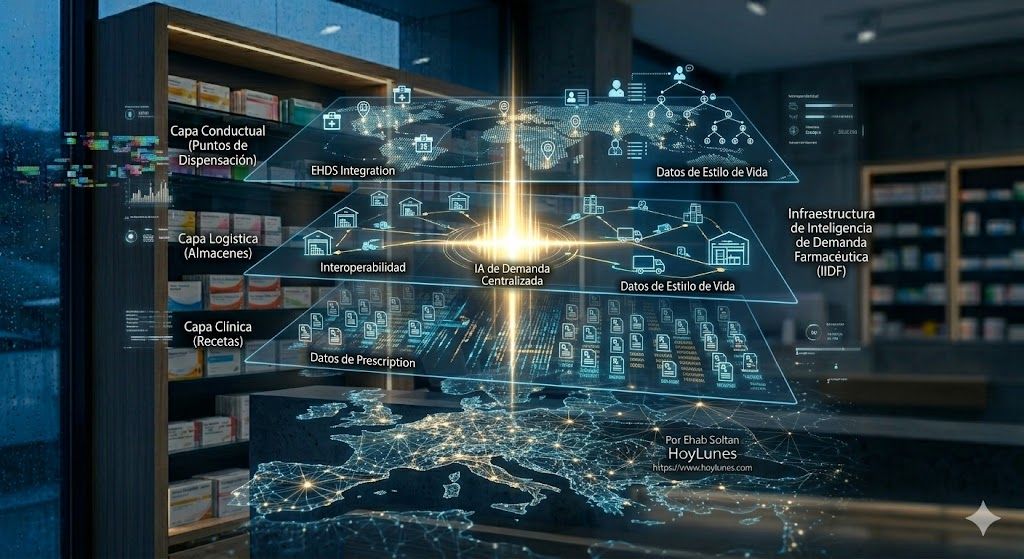
Die unsichtbare Chance: Pharmazeutische Intelligenzinfrastruktur in Echtzeit
Hier hört das Problem auf, klinisch zu sein, und wird zu einer strategischen Chance. Die Lösung für den Mangel in Europa besteht nicht einfach darin, mehr zu produzieren. Sie besteht darin, besser zu interpretieren.
Europa braucht dringend eine neue technologische Infrastrukturschicht: eine pharmazeutische Nachfrage-Intelligenzinfrastruktur. Ein System, das in der Lage ist:
Die Entscheidungen und Reibungen am Abgabepunkt anonymisiert zu erfassen.
Das tatsächliche Patientenverhalten in die Prognosemodelle zu integrieren.
Nachfrageabweichungen in Echtzeit zu erkennen.
Versorgungsspannungen vorherzusehen, bevor sie zu Stock-Rupturen werden.
Dynamisch an Ärzte, Großhändler und Hersteller zurückzumelden.
Diese Schicht optimiert nicht nur das System; sie definiert neu, wo Wert in der pharmazeutischen Kette generiert wird.
Verhaltensbezogene Interoperabilität ist die wahre Zukunft
Europa baut ehrgeizige Rahmenwerke wie den Europäischen Raum für Gesundheitsdaten (EHDS).
Weitere Informationen unter: [https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space_en]
Das strategische Risiko ist klar: Aufbau einer massiven Infrastruktur interoperabler klinischer Daten ohne Integration des tatsächlichen Verhaltens. Die Zukunft des europäischen Gesundheitswesens wird nicht nur von der technischen Interoperabilität abhängen, sondern von der verhaltensbezogenen Interoperabilität. Denn ohne diese Fähigkeit wird der Mangel nicht verschwinden: Er wird einfach seine Form ändern.
Die Frage, die sich der Sektor noch nicht zu stellen wagt, betrifft nicht die Versorgung. Die reale und dringende Frage lautet:
Wer wird die tatsächliche pharmazeutische Nachfrage in Europa interpretieren… bevor das System zu spät reagiert?
Wer diese Schicht der operativen Interpretation löst —nicht die Produktion, nicht der Vertrieb, sondern die Verhaltensintelligenz— wird nicht nur den Mangel reduzieren. Er wird das europäische Gesundheitssystem komplett neu definieren.
Quellen und Referenzrahmen
European Medicines Agency (EMA) – Verfügbarkeit von Medikamenten in Europa. [https://www.ema.europa.eu/en/human-regulatory/post-authorisation/availability-medicines]
Europäische Kommission – Europäischer Raum für Gesundheitsdaten (EHDS). [https://health.ec.europa.eu/ehealth-digital-health-and-care/european-health-data-space_en]
OECD – Gesundheitsdaten und Systemleistung. [https://www.oecd.org/health]
#EuropäischePharmazie #Medikamentenmangel #HealthTech #EHDS #VerhaltensbezogeneInteroperabilität #SupplyChain #DigitaleGesundheit #HoyLunes #Gesundheitsstrategie #PharmazeutischeInnovation #EhabSoltan